「最近、なんだか顔が丸くなってきた気がする……」
鏡を見てそう感じたとき、不安になってネット検索をして、「ステロイドは怖い」「長く飲むと危ない」といった言葉を目にすると、ますます心配になりますよね。
でも、まず最初にお伝えしたいのは、必要な治療として処方されているプレドニンを、ネットの情報だけで過剰に怖がりすぎなくて大丈夫ということです。
プレドニゾロンは、強い炎症や免疫の暴走をすばやく抑えるために、今でもとても大切なお薬です。
一方で、副作用に注意が必要な薬であることも事実です。だからこそ今の医療では、「怖いから避ける」でも「何も気にしない」でもなく、必要な効果を得ながら、副作用をできるだけ減らすという考え方で使われています。
この記事では、プレドニンがなぜ怖いと言われるのか、副作用をどう予防・観察するのか、ムーンフェイスはどう考えればよいのか、そして自己判断で減らしてはいけない理由まで、初心者さんにもわかりやすく整理していきます。
【監修者プロフィール】
中村 勝利(リウマチ・膠原病専門医)
専門は、免疫疾患、ステロイド治療、テーパリング(漸減療法)。
ネットの不確かな情報に怯える患者の不安に深く寄り添い、医学的根拠に基づいた「正しく怖がる」ための道筋を示す伴走者。
なぜ「プレドニンは怖い」と言われるの?
プレドニンが怖いと言われやすいのは、効き目が強いぶん、副作用も起こりうる薬だからです。
プレドニゾロンは合成副腎皮質ステロイドで、抗炎症作用や免疫を抑える作用を持っています。
つまり、体の中で起きている強い炎症をしずめる力がとても高いお薬です。
たとえば、膠原病、リウマチ性疾患、喘息、腎炎などでは、炎症が強いままだと臓器や体全体に大きな負担がかかります。
そういうとき、プレドニンは「まず火事をすばやく消す」役割を担います。
即効性があるため、つらい症状が短期間で楽になることも少なくありません。
ただし、そのぶん長く多く使えば、感染症、血糖上昇、血圧上昇、骨粗鬆症、外見の変化、副腎抑制などの副作用が問題になることがあります。
だから「怖い薬」と言われやすいのですが、本当に大切なのは、怖がって拒否することではなく、どう安全に使うかを知ることです。
✍️ 専門家の経験からの一言アドバイス
ネットの体験談だけで判断せず、今のあなたの病気、量、期間に合わせて考えることが大切です。同じプレドニンでも、少量短期と高用量長期では、注意点がかなり違います。
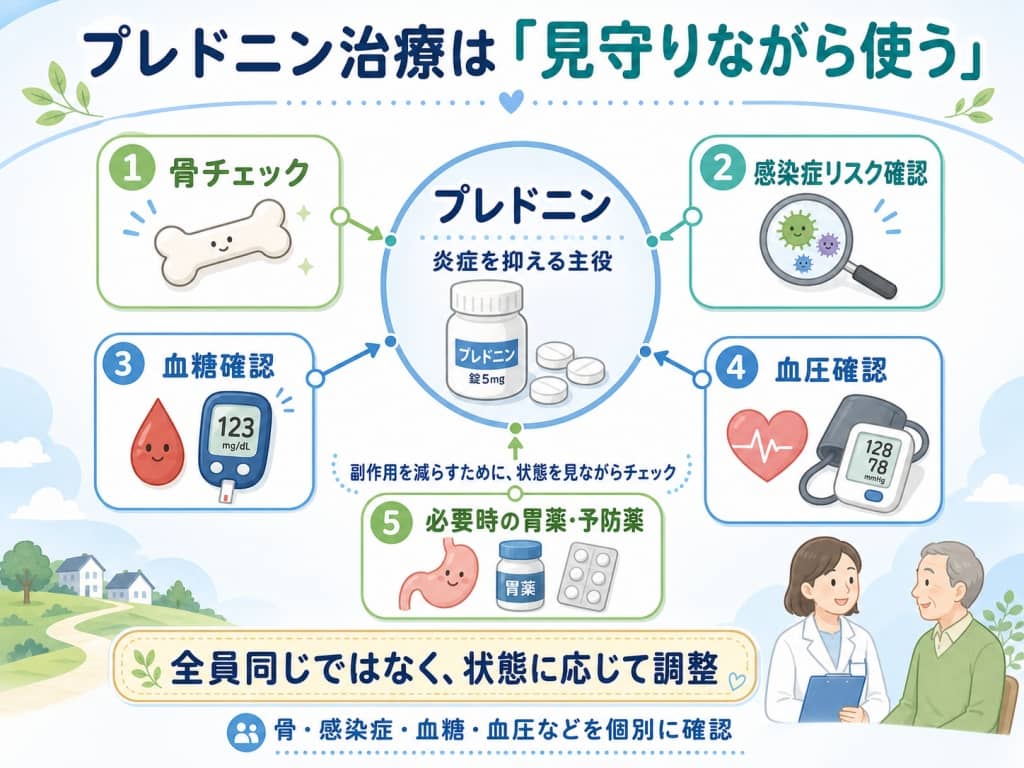
副作用は「起きてから」ではなく「先回りして減らす」時代です
元原稿では「予防薬がセットで処方される」と強めに書かれていましたが、実際には全員に一律で同じ予防薬が出るわけではありません。
今の標準的な考え方は、年齢、持病、ステロイドの量と期間、感染症リスクなどを見ながら、必要な予防策や検査を組み合わせていく形です。
たとえば、骨については、ステロイド性骨粗鬆症の予防がとても大切です。
厚労省の副作用対応資料では、プレドニゾロン5mg/日以上を3カ月以上使う場合などで、骨折リスクを考えて骨密度や既存骨折の有無を確認し、必要なら治療対象とされています。
一方で胃薬については、「ステロイドを飲む人は全員必要」とは限りません。
ステロイド単独による消化性潰瘍リスクは高くないとされ、NSAIDsを一緒に使っている、潰瘍歴がある、出血リスクが高いなど、条件があるときにより慎重に考えるのが自然です。
感染症予防薬も同じで、高用量のステロイドを長く使う場合や、他の免疫抑制薬を併用する場合など、条件が重なると肺炎予防などを考えることがありますが、これも全員一律ではありません。
PJP予防は、プレドニゾロン20〜30mg/日以上を2〜4週間以上などの条件が目安として研究・実臨床で検討されています。
つまり、プレドニン治療では「副作用を放置する」のではなく、必要な人に必要な予防をするのが今の考え方です。
ここを知っておくと、少し落ち着いて治療を見られるようになります。
ムーンフェイスはなぜ起こるの?ずっと続くの?
プレドニンを飲んでいて一番つらい副作用のひとつが、顔つきの変化ですよね。
いわゆるムーンフェイスは、ステロイドによるクッシング様変化の一部として知られています。
脂肪のつき方が変わって、顔が丸く見えたり、首や肩の周りに脂肪がつきやすくなったりします。
これらは量や期間に関連して起こりやすくなります。
ここで少し安心していただきたいのは、ムーンフェイスは固定されたまま一生残るものとは限らないことです。
外因性ステロイドによるクッシング様変化は、原因となるステロイド量が減れば改善していくことが多いとされています。
Cleveland Clinic でも、プレドニゾンなどが原因の場合、用量を下げると時間とともに目立ちにくくなることがあると説明しています。
ただし、「1日10mgになれば必ず治る」「6カ月で71%改善する」といった数字は、病気や量、期間で大きく変わるため、一般論として断定しないほうが安全です。
記事では、量が減っていけば改善が期待しやすいくらいの表現にしておくのが自然です。
また、見た目の変化には体重増加も関係するので、無理のない範囲で食事バランスや体重管理を相談することも大切です。
ただし、自己流の極端なダイエットで薬を減らす必要はありません。
まずは主治医に、今の量と今後の見通しを確認してみてください。
絶対にやってはいけないのが「自己判断の減薬・中止」です
見た目の変化や不安から、「今日から少し減らしてみようかな」と思ってしまうことがありますよね。
でも、これは本当に注意が必要です。
プレドニンを一定期間以上飲んでいると、体は「外からステロイドが入ってくる」と判断して、自分でコルチゾールを作る力を弱めてしまうことがあります。
これが副腎抑制です。
長期または大量の全身性ステロイド療法のあとでは、副腎皮質機能不全が問題になることがあり、侵襲時には増量が必要になる場合もあると、医薬品の安全情報でも注意されています。
この状態で急にやめると、だるさ、吐き気、食欲低下、低血圧、重い場合には副腎クリーゼのような深刻な状態につながることがあります。
だから、症状が落ち着いても、自分の判断だけで減らしたりやめたりしてはいけないのです。
✍️ ここだけは本当に大切です
「怖いから減らす」ではなく、「減らせる状態かどうかを主治医と確認する」が正解です。プレドニンは、減らし方まで含めて治療です。
プレドニンはずっと主役ではなく、「橋渡し役」になることも多いです
元原稿の「橋渡しの薬」という考え方は、とてもわかりやすくて良い視点です。
実際、膠原病やリウマチなどでは、治療初期にプレドニンで炎症をしっかり抑えつつ、免疫抑制薬や生物学的製剤など、長期管理の主役になる薬へつないでいくことがあります。
プレドニンは即効性がありますが、長く高用量で続けると副作用が増えやすいため、病勢が落ち着けば他剤を効かせながら減らしていく、という流れは臨床でよく行われます。
もちろん、病気によっては少量を長く続ける場合もありますし、完全中止を目指す場合もあります。ここは一律ではありません。
ただ、少なくとも「一生この量を飲み続けるしかない」と決まっているわけではなく、治療の途中で役割が変わっていくことも多いと知っておくと、少し気持ちが楽になります。
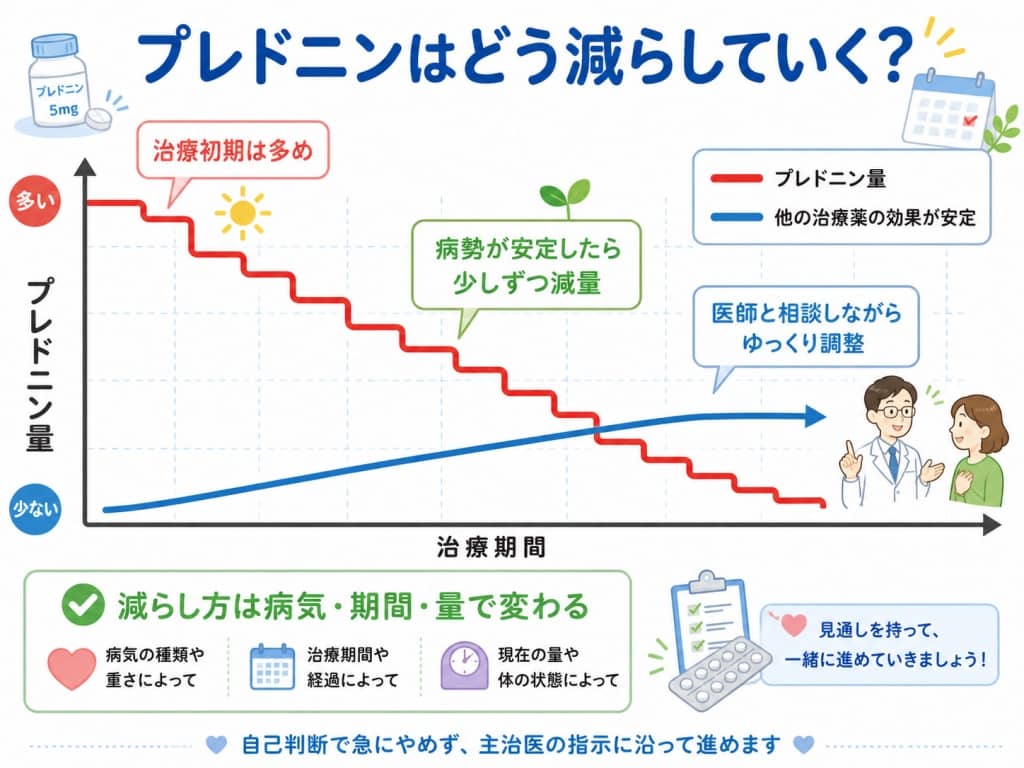
減薬はどう進むの?「テーパリング」の考え方
プレドニンの減薬は、よくテーパリング(漸減)と呼ばれます。
これは、急にやめるのではなく、病気の再燃と副腎抑制の両方を見ながら、少しずつ減らしていく方法です。
近年の総説では、たとえば10mg/日以下になってからは2.5mgずつ2週間ごとなど、よりゆっくり減らす考え方が紹介されています。
一方で、短期間しか使っていない場合はここまで慎重なテーパーが不要なこともあります。
つまり、減薬のスピードは「今の量」だけでなく、「どの病気で」「どれくらいの期間」「他にどんな薬を使っているか」で変わります。
そのため、記事では「数週間から数カ月単位で少しずつ減らすことが多い」「特に長期投与ではゆっくり進める」といった書き方が安全です。
また、「生理的量は2.5〜5mg/日」といった表現は概ね臨床で使われますが、病気によってはその量でもまだ治療量として意味を持つことがあるため、ゴール設定は主治医ごとに確認するのが安心です。
プレドニン治療中に確認しておきたいこと
不安があるときは、次のことを主治医に確認してみてください。
- 今のプレドニン量は、短期の火消しなのか、維持量なのか
- 骨密度や骨粗鬆症対策は必要か
- 血糖・血圧・感染症のチェックはどうしていくか
- 胃薬が必要な条件に当てはまるか
- 今後の減薬の見通しはどうか
こうした確認は「先生を疑う」ためではなく、治療を一緒に理解して進めるためのものです。
とくに長期治療になりそうなときほど、見通しがわかると気持ちがかなり楽になります。
まとめ
プレドニンは、たしかに副作用に注意が必要なお薬です。
でも、「怖い薬」と決めつけてしまうのは少しもったいないです。
強い炎症をすばやく抑える力があるからこそ、つらい症状や病気の勢いをコントロールするために、今も大切に使われています。
大切なのは、次の4つです。
- 副作用は個別に予防・観察する
- ムーンフェイスは量が減ると改善しやすい
- 自己判断で減らしたりやめたりしない
- 減薬はロードマップを主治医と共有して進める
ネットの情報だけで一人で抱え込まなくて大丈夫です。
次の診察で、ぜひこう聞いてみてください。
「今後の減薬の見通しを教えてください」
「私の場合、どんな副作用予防が必要ですか?」
その一言が、不安を「わからない怖さ」から「対策できる不安」に変えるきっかけになります。
あなたは一人ではありません。
主治医と一緒に、無理のない治療の道筋を確認していきましょう。

は本当に怖い?副作用と安全な減薬をやさしく整理する専門医ロードマップ-768x402.jpg)